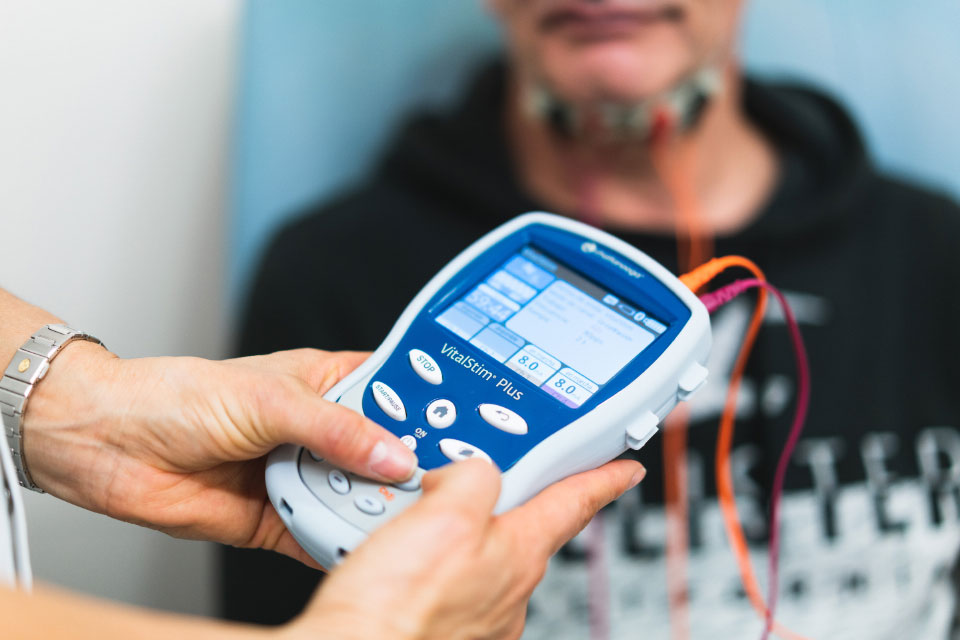
Co to jest terapia VitalStim®?
Terapia z zastosowaniem urządzenia VitalStim® jest to wyspecjalizowana forma elektrycznej stymulacji nerwowo-mięśniowej (NMES), która początkowo była stosowana w terapii dysfagii (zaburzeń połykania) poprzez reedukację oraz wzmocnienie mięśni odpowiedzialnych za połykanie. Obecnie zastosowanie metody jest zdecydowanie szersze. Elektroterapię stosuje się w leczeniu objawowym schorzeń neurologicznych oraz układu ruchu. Dostarcza ona stymulacji czuciowej i ruchowej w celu bezpośredniego pobudzenia pracy mięśni. VitalStim® bezpośrednio wpływa na poprawę siły mięśniowej, regulację rozkładu napięcia mięśniowego i zwiększenie zakresu ruchów. Do istotnych działań elektrostymulacji należy wzmacnianie i rozbudowywanie mięśni, łagodzenie bólu oraz poprawa metabolizmu i ukrwienia tkanek. Elektrostymulacja VitalStim® przeprowadzana jest równocześnie z indywidualnie dobranymi ćwiczeniami. W tego rodzaju terapii wykorzystuje się różne rodzaje prądów – zarówno prąd stały, jak i zmienny o różnych częstotliwościach.
Co wyróżnia elektrostymulację VitalStim® na tle innych elektroterapii?
„Aparat VitalStim® posiada unikalną technologię, pozwalającą efektywnie wykorzystać prąd elektryczny do pobudzania mięśni poprzecznie prążkowanych znajdujących się w okolicach krtani, jamy ustnej, twarzy i gardła. Ulegają one skurczom podczas rekcji mimicznych, mówienia, połykania i kaszlu. Z racji swojej funkcji, niewielkiego rozmiaru oraz budowy mięśnie te wymagają precyzyjnego narzędzia umożliwiającego dokładną aplikację bodźca pobudzającego tam, gdzie jest to wskazane. Jest to jeden z najistotniejszych czynników odróżniających urządzenia VitalStim® od innych, konwencjonalnych elektrostymulatorów dedykowanych do elektrostymulacji…”(1)
Skuteczność VitalStim® została potwierdzona wieloma badaniami klinicznymi prowadzonymi na całym świecie. Jest to metoda szeroko stosowana m.in. w Stanach Zjednoczonych, Ameryce Południowej, Europie i Azji. Początkowo badania skoncentrowane były na terapii zaburzeń połykania u dorosłych pacjentów po udarach, kolejno wykazywano pożądane efekty terapii u pacjentów, którzy utracili funkcję połykania w wyniku stosowania radioterapii, po resekcjach części jamy ustnej lub krtani. Kilkunastoletnie doświadczenia w terapii VitalStim® dotyczą w dużej mierze osób dorosłych oraz coraz częściej terapii dzieci.
Forma terapii realizowana z zastosowaniem VitalStim® została zaakceptowana przez Amerykańską Agencję Żywności i Leków (FDA).

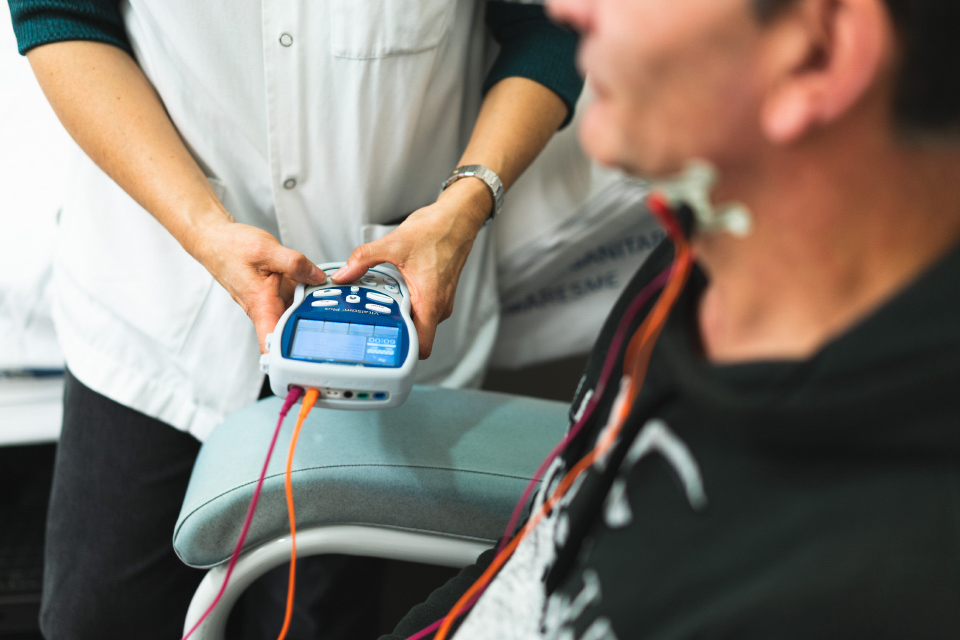
Dlaczego warto stosować elektrostymulację VitalStim?
Bardzo ważnym aspektem elektrostymulacji mięśni jest jej wpływ na ośrodkowy układ nerwowy. Pobudzanie receptorów mięśniowych prowadzi do przenoszenia pobudzenia drogami nerwowymi do struktur odpowiedzialnych za wykonywanie ruchów celowych. Dzięki temu organizm „uczy się” zawiadywać pracą mięśni krtani, jamy ustnej, języka i gardła. Odpowiednie dobranie zadań funkcjonalnych kojarzonych jednoczasowo z elektrostymulacją mięśni może spowodować reorganizację pracy mózgu.
Dla kogo jest elektrostymulacja VitalStim?
Elektroterapia przeznaczona jest m.in. dla dzieci i dorosłych z:
- nawykowym otwieraniem ust;
- osłabioną siłą mięśni narządów mowy;
- zaburzeniami dystrybucji napięcia mięśniowego w obszarze ustno-twarzowym;
- zaburzeniami w stawach skroniowo-żuchwowych;
- wadami wymowy;
- wysiękowym zapaleniem uszu (zaburzenia pracy trąbki słuchowej);
- problemami z połykaniem pokarmów;
- krztuszeniem podczas jedzenia i picia;
- osłabioną pracą mięśni np. po usunięciu migdałka gardłowego;
- porażeniem nerwu twarzowego;
- zaburzeniami mowy w wyniku udaru, urazu czaszkowo-mózgowego;
- porażeniem mózgowym;
- rozszczepem podniebienia i krtani;
- opóźnionym rozwojem mowy.
Czy terapia VitalStim® jest bezpieczna?
Tak, terapia jest bezpieczna i bezbolesna. W trakcie stymulacji pacjent może odczuwać mrowienie, ciepło.
• • •
Bibliografia
1. Elektrostymulacja – VitalStim Polska (elektrostymulacja-vs.pl).
2. 130892_G_POLISH DIGITALpdf_1fi3hvs.pdf (enovis-medtech.eu).